3. Décès par COVID-19 ou liés à une autre cause
Les critères pour attribuer un décès à la COVID-19 varient selon les pays et les sources de données : par différents tests biologiques, par diagnostic clinique, par mention de l’infection sur le certificat de décès… Les patients décédés à l’hôpital ont généralement été testés en amont, lors de l’admission. Les décès à domicile ou en établissements socio-sanitaires peuvent être qualifiés de manières diverses. D’un pays à l’autre, le décompte des décès par COVID-19 peut donc différer selon les critères retenus pour attribuer la cause d’un décès au COVID-19.
L’analyse des certificats de décès, répertoriant les causes médicales qui ont conduit à la mort, permettra de comptabiliser les mentions COVID-19. Celui-ci peut être la cause principale (ou initiale) ou bien être associé à d’autres pathologies. Les observations réalisées à l’hôpital montrent un risque de décéder plus élevé en cas de multi-morbidité. Ce résultat est aussi cohérent avec le risque accru de décès COVID-19 avec l’âge - l’âge augmentant aussi le risque de multi-morbidité- , et pour le sexe masculin.
L’établissement de la statistique des causes de décès est un processus assez long ; seule une partie est accessible rapidement, en France ou en Angleterre par exemple, grâce à la transmission électronique des certificats médicaux de décès ; lors du bilan épidémiologique français décrivant la situation au 21 avril 2020, dans les premiers jours de l’épidémie, un peu plus de 5700 certificats de décès électroniques attribuaient le décès au COVID-19. Si ces données partielles peuvent fournir un premier éclairage sur le profil épidémiologique des personnes décédées, l’analyse de la mortalité par COVID-19 à partir des certificats médicaux de décès ne pourra être approfondie qu’une fois l’ensemble des certificats reçus et traités.
À ce jour, il est possible de recourir à une autre approche de la mortalité durant l’épidémie, en utilisant les déclarations des décès transmises aux instituts statistiques nationaux, sans identification de la cause.
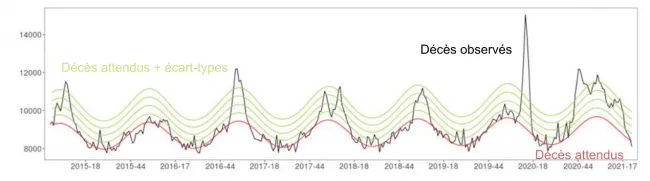
Si on ne peut pas identifier les décès directement dus au COVID-19 par cette source, on peut estimer l’excès de mortalité observé durant la période épidémique (Pison, Meslé, « The conversation »). En France, la mortalité hebdomadaire publiée par l’INSEE montre très clairement, chaque année, les pics de mortalité associés aux épidémies de grippe (Figure 3.1). Durant le début de l’année 2020 et jusqu’à la première quinzaine de mars, la mortalité hebdomadaire n’excédait pas celle de l’année précédente, en raison d’une épidémie de grippe saisonnière très peu marquée en 2020. Elle était même en deçà de la mortalité de 2018 et 2017, années où l’épidémie de grippe avait été plus meurtrière. En revanche, à partir du 16 mars, la mortalité a surpassé nettement celle des années précédentes. Entre le 16 mars et le 6 avril, on a décompté plus de 76 000 décès toutes causes en 2020 contre 63 700 en 2019 et 71 000 en 2018 (Insee). La figure montre bien également l’excès de mortalité intervenu à la fin de l’année 2020 et au début de l’année 2021 : si le pic a été moins élevé qu’en mars-avril, l’excès de mortalité a perduré bien plus longtemps.
À ce jour, il n’est pas encore possible de déterminer dans cet excès de décès la part des décès directement attribuables au COVID-19 (cause principale), la part de ceux auxquels le COVID-19 a contribué (en fragilisant l’organisme) et la part de ceux relevant d’autres causes, liées notamment à la situation de confinement. Si certaines causes, comme les accidents de la route ont évidemment diminué, il est possible que le renoncement ou le report de consultations ou de soins aient conduit à des dégradations de l’état de santé et à une augmentation de la mortalité pour d’autres causes pendant cette période. Ces éléments pourront être analysées avec précision lorsque la statistique des causes de décès sera rendue publique.